1.人种与皮肤色素 已知黑种人、黄种人受伤后瘢痕形成较白种人严重。皮肤黝黑色素多的白种人,如印巴等地的白种人瘢痕形成较高加索人种的白人严重。观察皮肤细白与皮肤粗黑的国人,其色素沉着量相差悬殊,但受伤后瘢痕形成的程度无明显差别,瘢痕疙瘩的发生率也无显著不同;受创伤后的白种人,如前臂大面积烧伤后形成的瘢痕扁平且颜色接近正常肤色。白化症患者或皮肤色素脱失部不易出现瘢痕。
2.家族遗传性 瘢痕疙瘩的发生有明显的家族遗传倾向,可了解到一个家族的直系或旁系中三代、二代或同代的兄弟姐妹内同时有瘢痕疙瘩患者。据资料分析,瘢痕疙瘩患者有家族遗传倾向的约占25%。有书载,黑种人家族遗传因素较为明显,而欧洲人有家族史者只占5%~10%。虽然有人认为属常染色体显性遗传,但遗传方式还不清楚。
3.年龄与性别 对国人3000例“瘢痕专科门诊”患者的统计分析,其年龄的分布情况如下:
≤6岁 228例(7.6%) 6~12岁 150例(5.0%)
13~20岁 366例(12.2%) 21~30岁 1296例(43.2%)
3l~50岁 750例(25.0%) 51~70岁 17l例(5.7%)
>70岁 39例(1.3%)
可见瘢痕疙瘩在少儿及年迈体弱者很少发生,主要发生于20~30岁的青年人。这可能与青年人皮肤张力较强、代谢旺盛、激素分泌活跃有关。小儿接种卡介苗后也可于7~8岁在其受接种部位发生瘢痕疙瘩,其可以自行消退或经治愈后于青春期后再次复发。同一年龄组,两性发生率基本相等。
4.区域易感性 瘢痕疙瘩在其人体部位有明显的区域易感性,胸骨前、背部、项部是最易受感区,这些部位可形成严重的瘢痕疙瘩;耳、三角肌区、前胸壁、面部胡须区和颈部属中度易感区, 如穿
耳孔后耳垂部形成巨大瘢痕疙瘩和面部除皱后耳郭前沿切口出现明显的瘢痕增生;腹部、前臂、面部其他部位是轻度易感区。皮肤非常松弛的部位,如眼睑、阴茎、阴囊和乳头乳晕皮肤很少发生,另外手背和足底的瘢痕疙瘩也非常罕见。
瘢痕疙瘩不仅发生于皮肤,目前已有角膜发生瘢痕疙瘩的报道(Shukla等,1975;Lemasters和Notz,1987)。Martinez等(1995)报告一例Dupuytren氏病的病人在身体多个部位出现瘢痕疙瘩,两者均表现为纤维组织过度增生,但Dupuytren氏病发生在手足,而瘢痕疙瘩发生于手掌和足底的非常罕见。虽然有人报告Dupuytren氏病可有5%的病人伴有其他类型的纤维化疾病,如
指节垫、Peyronie氏病、足底纤维瘤病和瘢痕疙瘩,但在文献中很难看到Dupuytren氏病与瘢痕疙瘩同时发病的例子。
5.诱发因素 对624例患者的病因分析,其中22l例(35.6%)为原因不明,153例(24.7%)为
毛囊炎,两项共374例(60.3%)。Rammkrishnan报道1000例瘢痕疙瘩者,有114例找不到明确的外伤史,被称为“自然发病者”(spontaneous invasion)共余886人却有不同程度创伤经历。提示瘢痕疙瘩是由未引起注意已被遗忘或无明确原因者和轻微的炎症所引起,这一群体的瘢痕反应更严重和敏感,已成为过敏者。



 流行病学
流行病学
 病因
病因
 临床表现
临床表现
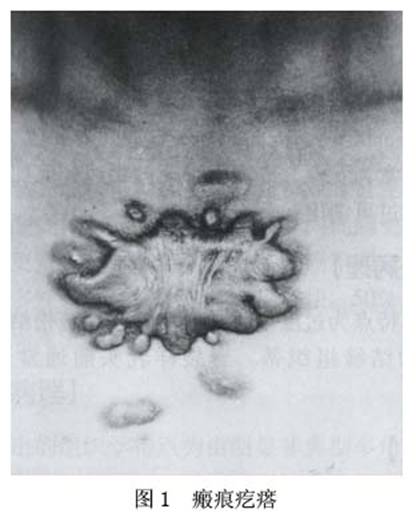
 并发症
并发症
 实验室检查
实验室检查
 其他辅助检查
其他辅助检查
 诊断
诊断
 鉴别诊断
鉴别诊断
 治疗
治疗
 预后
预后
 预防
预防